Multimorbilidad en personas de 60 años y más en relación a factores sociodemográficos: análisis de la Encuesta Nacional de Salud de Panamá, 2019


Autores/as
DOI:
https://doi.org/10.37980/im.journal.rmdp.20252457Palabras clave:
Multimorbilidad, envejecimiento saludable, factores sociodemográficos, PanamáResumen
Introducción: La multimorbilidad, definida como la coexistencia de dos o más condiciones crónicas en un individuo, ha surgido como un desafío significativo de salud pública a nivel mundial. La multimorbilidad se asocia con una disminución de la calidad de vida, un mayor uso de la atención médica y tasas más altas de mortalidad. Objetivo: Evaluar la prevalencia de multimorbilidad y posibles factores de riesgo en adultos mayores de Panamá. Materiales y Métodos: Utilizando datos de la Encuesta Nacional de Salud de Panamá (ENSPA) 2019, un estudio transversal, incluimos participantes que se dividieron en dos grupos: 40-59 años (n: 1,377; N: 250,354) y aquellos ≥ 60 años (n: 1,001; N: 213,624). Treinta y una morbilidades fueron auto reportadas; pero para la hipertensión, diabetes, obesidad y enfermedad renal crónica también se utilizaron mediciones objetivas (presión arterial, antropometría o pruebas de laboratorio). Se seleccionaron las variables demográficas mediante un análisis de la literatura actual usando un gráfico acíclico dirigido realizado por el modelo lenguaje de gran tamaño "Claude 3.5 Sonnet". La multimorbilidad se evaluó mediante modelos crudos y ajustados de regresión logística utilizando las variables sociodemográficas sugeridas que generan razones de momio (RM) con sus respectivos intervalos de confianza (IC) del 95%. Resultados: La prevalencia ponderada de multimorbilidad en participantes ≥ 60 años fue del 75,2% (IC del 95%: 70,9%-79,5%). Los participantes ≥ 60 años tienen mayor riesgo de desarrollar multimorbilidad (OR: 3,45; IC del 95%: 2,45-4,85) que los participantes de 40 a 59 años, al igual que las mujeres (OR: 2,38; IC del 95%: 1,74-2,35). El área indígena tuvo menor riesgo (OR: 0,21; IC del 95%: 0,12-0,37) que la urbana. Conclusiones: Este estudio describe la prevalencia de multimorbilidad en adultos mayores en Panamá. Identificar la multimorbilidad mejora la atención médica de los pacientes con un uso racional de los recursos.
Introduction: Multimorbidity, defined as the coexistence of two or more chronic conditions in an individual, has emerged as a significant public health challenge worldwide. Multimorbidity is associated with decreased quality of life, increased health care use, and higher mortality rates. Objective: To assess the prevalence of multimorbidity and possible risk factors in older adults in Panama. Materials and Methods: Using data from the Panama National Health Survey (ENSPA) 2019, a cross-sectional study, we included participants who were divided into two groups: 40-59 years (n: 1,377; N: 250,354) and those ≥ 60 years (n: 1,001; N: 213,624). Thirty-one morbidities were self-reported; but for hypertension, diabetes, obesity, and chronic kidney disease, objective measurements (blood pressure, anthropometry, or laboratory tests) were also used. Demographic variables were selected by an analysis of the current literature using a directed acyclic plot performed by the large language model “Claude 3.5 Sonnet”. Multimorbidity was assessed by crude and adjusted logistic regression models using the suggested sociodemographic variables generating odds ratios (OR) with their respective 95% confidence intervals (CI). Results: The weighted prevalence of multimorbidity in participants ≥ 60 years was 75.2% (95% CI: 70.9%-79.5%). Participants ≥ 60 years were at higher risk of developing multimorbidity (OR: 3.45; 95% CI: 2.45-4.85) than participants aged 40-59 years, as were women (OR: 2.38; 95% CI: 1.74-2.35). The indigenous area had a lower risk (OR: 0.21; 95% CI: 0.12-0.37) than the urban area. Conclusions: This study describes the prevalence of multimorbidity in older adults in Panama. Identifying multimorbidity improves the medical care of patients with a rational use of resources.
Introducción
La multimorbilidad, definida como la coexistencia de dos o más enfermedades crónicas en un individuo, se ha convertido en un importante desafío para la salud pública a nivel mundial [1]. La multimorbilidad se asocia con una variedad de resultados adversos, que incluyen una menor calidad de vida, un mayor uso de la atención médica y tasas de mortalidad más altas [1,2]. La complejidad de manejar múltiples enfermedades crónicas simultáneamente plantea desafíos importantes para los sistemas de atención médica, que tradicionalmente se organizan en torno al manejo de enfermedades individuales [1].
La carga mundial de multimorbilidad está aumentando, impulsada por factores como el envejecimiento de la población, el aumento de la prevalencia de factores de riesgo, tales como, la obesidad y la inactividad física, y las mejoras en la atención médica que prolongan la vida de los pacientes con enfermedades no transmisibles (ENT) [3,4]. A pesar de su creciente importancia, la epidemiología de la multimorbilidad, incluida su prevalencia, patrones e impactos, sigue siendo poco investigada en muchas regiones, en particular en países de ingresos bajos y medios [5,6]. Esta brecha en el conocimiento obstaculiza el desarrollo de políticas y prácticas de atención médica efectivas se requieren para las necesidades de las poblaciones con altas tasas de esta condición. En Panamá, un país con una población que envejece rápidamente, la prevalencia y las características de la multimorbilidad entre los adultos mayores siguen siendo poco conocidas. Estudios previos han destacado la importancia global y regional de la multimorbilidad, pero faltan datos específicos sobre su impacto en Panamá [7]. Comprender la prevalencia y los patrones de multimorbilidad en este contexto es crucial para informar la planificación de la atención médica y la asignación de recursos, así como para diseñar intervenciones que puedan mejorar la salud y el bienestar de los adultos mayores.
Teniendo en cuenta estos antecedentes, el objetivo de este estudio es investigar la prevalencia de multimorbilidad entre las personas de 60 años o más en Panamá en 2019 y compararla con aquellos entre 40 y 59 años. Utilizando datos de la Encuesta Nacional de Salud de Panamá (ENSPA), este estudio tiene como objetivo llenar un vacío crítico en la literatura al proporcionar información actualizada sobre la prevalencia de multimorbilidad en esta población. También nos propusimos investigar los factores sociodemográficos en relación con la multimorbilidad.
METODOS Descripción de la ENSPA
La ENSPA es un estudio poblacional que analizó los determinantes de salud, ambientales, nutricionales, factores antropométricos, así como el acceso y uso de los servicios de salud en Panamá. Los datos se recolectaron entre julio y diciembre de 2019. Los sujetos elegibles fueron todas las personas con al menos 6 meses de residencia en sus hogares y aquellos que hablaban español o alguna de las lenguas nativas. El diseño de muestreo apuntó a la representatividad de toda la población del país por edad, sexo y áreas geográficas, utilizando un muestreo aleatorio trifásico estratificado por conglomerados. La distribución geográfica de los hogares elegibles se identificó a través del censo nacional anterior a la encuesta (2010). Con base en las estimaciones del censo, se seleccionó aleatoriamente a un individuo ≥15 años por hogar, y si lo había, a otro menor de 15 años, teniendo en cuenta el sexo. Se seleccionó aleatoriamente a un total de 17.997 participantes ≥15 años. Se aplicó un amplio cuestionario con preguntas sobre la inclusión de varias condiciones de salud y sus posibles factores protectores y de riesgo personales y del hogar. También se tomaron medidas antropométricas. Debido a limitaciones en los recursos para la ejecución de la ENSPA, las personas que viven en unidades primarias de muestreo (UPM) seleccionadas se les tomaron muestras de sangre y orina para evaluar 31 biomarcadores con el fin de determinar diversas condiciones de salud.
Se presentan más detalles en el sitio web en español [8] y en publicaciones anteriores [9-14]. En este estudio, después de aplicar los criterios de inclusión y exclusión, los participantes seleccionados ≥ 40 años se dividieron en dos grupos de edad: 40-59 años (n: 1,377; N: 250,354) y aquellos ≥ 60 años (n:1,001; N: 213,624). La descripción detallada del diagrama de flujo para la selección de participantes se muestra en la Figura 1.
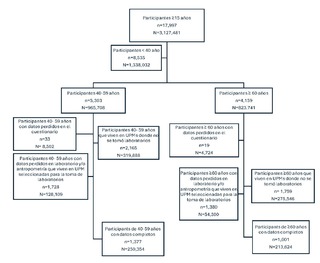
Definición de morbilidad y multimorbilidad
Se preguntó a los participantes si un médico les había diagnosticado alguna de las 33 ENT enumeradas en la Tabla 1. Los que respondieron que “sí” a la pregunta, se consideró que tenían dicha morbilidad. Sin embargo, para la hipertensión y la diabetes mellitus, también se consideró que sufrían de esas enfermedades aquellos que indicaron tomar medicación antihipertensiva y fármacos hipoglucemiantes para tratar las respectivas afecciones, respectivamente.

La evaluación de la presión arterial en ENSPA está descrita en publicaciones con revisión de pares previas [9,10]. También se consideró que tenían hipertensión a los participantes que tenían una medición de presión arterial sistólica ≥140 mmHg y/o una diastólica ≥90 mmHg [15]. Además, se consideró que padecían diabetes mellitus a los participantes con niveles séricos de glucosa en ayunas ≥120 mg/dl y/o con HbA1C ≥6,5% [16]. Se consideró que padecían enfermedad renal crónica aquellos participantes con una tasa de filtración glomerular < 60 ml/min/1,73 m2 según el grupo CKD-EPI [17] y/o con una albúmina/creatinina en una muestra aleatoria de orina ≥ 30 mg/g [18]. Se proporciona más información sobre los métodos de laboratorio en la página web de la ENSPA [8] y en artículos anteriores [9-13].
La evaluación del peso, la talla y la circunferencia abdominal en la ENSPA también estpa descrita en publicaciones previas [11]. La morbilidad de obesidad se definió según los criterios de la OMS según el índice de masa corporal y/o la circunferencia abdominal [19].
Se consideró que un sujeto padecía multimorbilidad si tenía al menos dos morbilidades.
Variables sociodemográficas
Las variables sociodemográficas evaluadas fueron la edad dividida en dos grupos: 40-59 años (como comparador) y 60 años o más; la región geográfica definida por el Instituto Nacional de Estadística y Censo (urbana, rural e indígena); la condición laboral (estar empleado, desempleado y económicamente inactivo); el nivel máximo de educación alcanzado (sin educación formal, primaria, secundaria, superior y otra), el estado civil (soltero, casado/conviviente, divorciado/separado legal y viudo), el vivir solo en casa, y consumo de tabaco y alcohol alguna vez el vida.
Todas las variables sociodemográficas, excepto vivir solo en casa, se consultaron a partir de un cuestionario individual. Vivir solo en casa se consideró presente si el participante era el único en el registro de la casa seleccionada.
Análisis estadístico
Las variables categóricas se presentan como porcentajes con los intervalos de confianza del 95% (IC del 95%) estratificados por edad, sexo y área geográfica. Para todos los análisis de este estudio, se consideró un diseño de muestreo complejo, por lo que presentamos prevalencias ponderadas. Se excluyeron del análisis los participantes con datos faltantes (n=1,728 personas de entre 40 y 59 años y 1,380 de ≥60 años).
Para examinar la asociación de cada variable de exposición (variable sociodemográfica) con la multimorbilidad, se calcularon sus respectivas razones de probabilidades (OR) con sus IC del 95% mediante la aplicación de modelos de regresión logística incondicional.
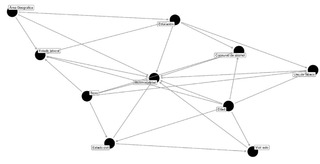
Se consultó al gran modelo de lenguaje (GML) de Sonnet 3.5 Claude usando la literatura académica publicada de los últimos cinco años de literatura académica para generar un script en R para dibujar un gráfico acíclico dirigido (DAG) con respecto a las relaciones causales de las variables sociodemográficas y la multimorbilidad. Las variables consultadas en el GLM fueron edad, sexo, área geográfica, consumo de tabaco y de bebidas alcohólicas alguna vez en la vida, situación laboral, vivir solo en casa, estado civil y nivel de educación más alto alcanzado. El DAG propuesto fue discutido entre los autores y se agregó una arista adicional que va desde el sexo al estado civil. Se realizó un modelo de regresión logística incondicional para abordar el sesgo de confusión potencial. No se utilizaron datos de ENSPA para alimentar el GLM.
Los datos se analizaron con el paquete "survey" versión 4.1.1. Los DAG se dibujaron utilizando el paquete "ggdag" versión 0.2.12 y R versión 4.3.3.
Los datos crudos y anonimizados de la ENSPA están disponibles en: https://www.gorgas.gob.pa/wp-content/uploads/external/SIGENSPA/Datos_ENSPA.htm
RESULTADOS
La Tabla 2 muestra que los participantes de 60 años o más tienen una prevalencia más alta de multimorbilidad (75,2%; IC 95%: 70,9%-79,5%) que sus pares de 40 a 59 años (51,2%; IC 95%: 46,5%-56,0%). Se observó una mayor proporción de participantes femeninas entre los participantes de 40 a 59 años (57,6%, IC 95%: 47,4%-52,2%), que entre los pares de 60 años o más (51,5%, IC 95%:41,8%-47,0%). No hubo diferencias estadísticamente significativas entre las áreas geográficas y los grupos de edad estudiados. Los participantes de mayor edad alcanzaron niveles educativos más bajos que sus pares más jóvenes. La Tabla 2 también muestra la proporción de las mismas variables según la presencia de multimorbilidad. La Tabla 1 suplementaria muestra información sobre las personas que viven en unidades de muestras primarias donde se tomaron pruebas de laboratorio, pero se carece de información sobre multimorbilidad.
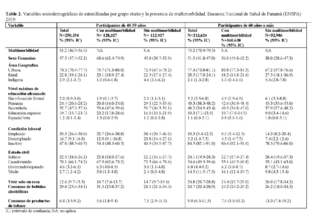
La Tabla 3 muestra la prevalencia de ENT estratificada por edad y sexo. Las cinco principales ENT nacionales, para los participantes de 60 años o más, fueron hipertensión (73,4%, IC del 95%: 68,9%-77,9%), obesidad (66,0%, IC del 95%: 63,0%-68,9%), diabetes (24,8%, IC del 95%: 20,5%-29,1%), enfermedad vascular periférica (11,9%, IC del 95%: 8,3%-15,6%) y enfermedad renal (11,8%, IC del 95%: 9,0%-14,6%). Las cinco principales enfermedades en los participantes de 40 a 59 años fueron las mismas que las de sus pares mayores, pero la hipertensión y la obesidad intercambiaron lugares: obesidad (70,4%, IC del 95%: 67,9%-72,9%), hipertensión (46,7%, IC del 95%: 42,1%-51,3%), diabetes (14,1%, IC del 95%: 10,9%-17,4%), enfermedad vascular periférica (4,5%, IC del 95%: 2,8%-6,2%) y enfermedad renal (4,4%, IC del 95%: 2,5%-6,2%). Las cinco principales ENT en participantes masculinos de 60 años o más fueron hipertensión (71,5%, 64,1%-78,9%), obesidad (51,1%, IC del 95%: 46,1%-56,1%), diabetes (19,3%, IC del 95%: 12,5%-26,0%), enfermedad renal (14,0%, IC del 95%: 9,4%-18,6%) y artrosis (10,9%, IC del 95%: 3,8%-18,0%). Mientras tanto, en las mujeres, la prevalencia fue similar a la de la población nacional, pero la hipertensión y la obesidad intercambiaron posiciones: obesidad (85,1%, IC del 95%:82,7%-87,4%), hipertensión (75,2%, IC del 95%: 70,2%-80,3%), diabetes (30,2%, IC del 95%: 25,0%-35,5%), enfermedad vascular periférica (14,8%, IC del 95%: 10,7%-18,9%) y enfermedad renal (9,6%, IC del 95%: 6,4%-12,0%). En la Tabla Suplementaria 2, se aprecian la prevalencia de multimorbilidad según la presencia de las cinco enfermedades transmisibles más frecuentes, según grupo de edad y sexo.
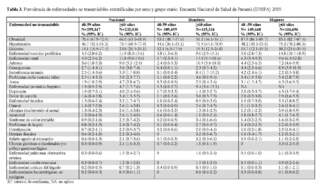
La Tabla 4 muestra la prevalencia de ENT estratificada por área geográfica. En general, la prevalencia de ENT es mayor en los participantes que viven en el área urbana que en el área rural. Sin embargo, hubo varias ENT que estaban ausentes en los participantes de 60 años o más en el área indígena. La obesidad es una ENT bastante común en todas las áreas. En la Figura 2 se muestra el DAG extraído de la literatura utilizando el GLM y modificado por los autores. El DAG final se utilizó para desarrollar un modelo de regresión logística no condicional que se muestra en la Tabla 5. La literatura que respalda el DAG se muestra en la Lista suplementaria 1. Después de descartar cada arista con colisionadores, el modelo no condicional contenía las siguientes variables: edad (40-59 años vs. 60 años o más), sexo, área geográfica y el nivel educativo más alto alcanzado. Según el modelo, tener 60 años o más tiene un mayor riesgo de desarrollar multimorbilidad (OR: 3,45; IC del 95%: 2,45-4,85) que los pares de 40-59 años. Las mujeres tienen mayores probabilidades de prevalencia (OR: 2,38; IC del 95%: 1,74-2,35) de desarrollar multimorbilidad. Vivir en zona indígena se asoció a menor riesgo de desarrollar multimorbilidad (OR: 0,21; IC 95%: 0,120,37) que vivir en zona urbana.
DISCUSION
Nuestros hallazgos muestran que tres de cada cuatro personas de 60 años o más padecen multimorbilidad, mientras que la mitad de las personas entre 40 y 59 años la padecen. Nuestros resultados además muestran que las cinco ENTs más frecuentes identificadas fueron la hipertensión, la obesidad, la diabetes, enfermedad vascular periférica y la enfermedad renal. El sexo femenino se asoció con un mayor riesgo de desarrollar multimorbilidad, mientras que las personas que viven en áreas urbanas y rurales tienen un mayor riesgo en comparación con las que viven en áreas indígenas. La educación no se asoció con la multimorbilidad.
Existen varios estudios que informan un amplio rango de prevalencias, que van desde el 0,7% hasta el 81,3% [20,21]. Estas diferencias en las prevalencias podrían surgir debido a la falta de estandarización para seleccionar y determinar la presencia de ENT y de multimorbilidad en las publicaciones previas.
Nuestros resultados muestran que las enfermedades cardiovasculares asociadas, como la hipertensión, la obesidad, la diabetes y la enfermedad renal, fueron las más comúnmente identificadas. Similar a nuestros resultados, un metaanálisis reciente se reporta que las condiciones más comunes en personas que sufren multimorbilidad pertenecen a un grupo cardiovascular, mientras que los grupos musculoesqueléticos y alérgicos también fueron identificados con prevalencias más bajas [22].
Nuestros resultados muestran que la multimorbilidad fue más probable en personas mayores que en las más jóvenes. Este hallazgo es similar a los reportados en publicaciones previas [23–33]. Este hallazgo ha sido explicado por varios mecanismos tales como acortamiento de los telómeros, activación de la señalización PI3K–AKT–mTOR, autofagia alterada, disfunción mitocondrial y otros asociados a inflamación crónica de bajo grado [34].
Nuestros resultados muestran que las mujeres panameñas parecen ser más afectadas con multimorbilidad. Los resultados de Malasia y Estonia concuerdan con nuestros hallazgos [25,33,35,36]. Por otro lado, muy pocas publicaciones muestran que los hombres son más afectados que las mujeres [37,38]. Una posible explicación de estas diferencias podría estar relacionada con un mayor uso de la atención médica en mujeres que en hombres [39]; al igual que otras publicaciones también informamos que identificamos que las mujeres utilizan más servicios de salud que los hombres [12]. Otra explicación podría ser que podría haber diferencias en las prevalencias de ENT entre hombres y mujeres por motivos biológicos debidos al sexo o culturales debido al género [37,39]. Observamos que las áreas rurales y urbanas tienen prevalencias similares de multimorbilidad, pero fue menor en el área indígena. Dos estudios de Malawi y Escocia muestran que las áreas urbanas informan una mayor multimorbilidad que las áreas rurales [40,41]. Por otro lado, un estudio chino muestra una prevalencia más alta en las áreas rurales [42]. Aunque el área indígena no se suele reportar en otros países, esta área suele ser socioeconómicamente desfavorecida y de difícil acceso [43]. Nuestros hallazgos con respecto a la multimorbilidad podrían explicarse por las diferencias en el estilo de vida entre las áreas geográficas; también reportamos en una publicación previa que la prevalencia de inactividad física y del comportamiento sedentario en personas más jóvenes fue más bajo en el área indígena [14]. Una explicación alternativa de la baja prevalencia de multimorbilidad en el área indígena podría ser la falta de diagnósticos debido al deficiente acceso a los servicios de salud.
La presencia de múltiples enfermedades requiere un abordaje muy complejo para abordar varias afecciones y tratamientos, lo que complica los procesos de toma de decisiones, lo que a su vez aumenta el riesgo de polifarmacia, que puede conducir a efectos adversos y malos resultados del tratamiento [44], a pesar de la mayor necesidad de servicios de salud [22,44] con los costos que requiere.
Fortalezas y limitaciones
Aunque se trata de un estudio transversal, naturalmente en primera instancia, no se puede valorar la inferencia de causalidad. Sin embargo, un DAG podría resolver la relación temporal entre las variables explicativas y la variable dependiente, lo que podría solventar esta limitación, propia de este diseño de estudio. Las principales fortalezas de este estudio son el gran número de sujetos, el uso de la presión arterial, las mediciones antropométricas y de laboratorio para determinar los diagnósticos de hipertensión, obesidad, diabetes y enfermedad renal crónica independientemente de que los sujetos las hayan reportaron. Sin embargo, otros diagnósticos se basan únicamente en el reporte de la historia hecha por los participantes. Además, debido a la falta de recursos en la ejecución de la ENSPA, las pruebas de laboratorio solamente estaban disponibles para los sujetos que viven en las UPMs seleccionadas, lo que redujo el número de sujetos para este informe.
CONCLUSIONES
Este informe describe la prevalencia de multimorbilidad en mujeres, adultos mayores y en grupos vulnerables identificados. Esta información es muy valiosa para que los tomadores de decisiones puedan afrontar este importante problema de salud pública.
Agradecimientos
Agradecemos a los participantes y al personal involucrado en el levantamiento de los datos de la ENSPA. El Dr. Hedley Quintana es Investigador Nacional I del Sistema Nacional de Investigación (SNI) patrocinado por la Secretaría Nacional de Ciencia y Tecnología (SENACYT), Panamá.
Referencias
Skou ST, Mair FS, Fortin M, Guthrie B, Nunes BP, Miranda JJ, et al. Multimorbidity. Nature Reviews Disease Primers 2022 8:1 [Internet]. 2022 Jul 14 [cited 2024 Mar
;8(1):1–22. Url: https://www.nature.com/articles/s41572-02200376-4
Thanakiattiwibun C, Siriussawakul A, Virotjarumart T, Maneeon S, Tantai N, Srinonprasert V, et al. Multimorbidity, healthcare utilization, and quality of life for older patients undergoing surgery: A prospective study. Medicine [Internet]. 2023 Mar 3 [cited 2024 Mar 17];102(13):E33389.
Tazzeo C, Zucchelli A, Vetrano DL, Demurtas J, Smith L, Schoene D, et al. Risk factors for multimorbidity in adulthood: A systematic review. Ageing Res Rev. 2023 Nov 1;91:102039.
Shi J, Guo Y, Li Z, Liang Z, Pan L, Yu Y, et al. Sociodemographic and behavioral influences on multimorbidity among adult residents of northeastern China. BMC Public Health [Internet]. 2022 Dec 1 [cited 2024 Mar 17];22(1).
Navickas R, Petric VK, Feigl AB, Seychell M. Multimorbidity: What do we know? What should we do? J Comorb [Internet]. 2016 Jan [cited 2024 Mar 17];6(1):4.
Khan MR, Malik MA, Akhtar SN, Yadav S, Patel R. Multimorbidity and its associated risk factors among older adults in India. BMC Public Health. 2022 Dec 1;22(1).
Arokiasamy P, Uttamacharya U, Jain K, Biritwum RB, Yawson AE, Wu F, et al. The impact of multimorbidity on adult physical and mental health in low- and middleincome countries: What does the study on global ageing and adult health (SAGE) reveal? BMC Med. 2015 Aug 3;13(1).
Instituto Conmemorativo Gorgas de Estudios de la Salud, Ministerio de Salud de Panamá, Contraloría General de la República de Panamá. Sistema de Información Geográfico Interactivo de la Encuesta Nacional de Salud de Panamá (ENSPA).2019 [Internet]. 2021 [cited 2024 Apr 23]. Url: https://www.gorgas.gob.pa/wp-content/uploads/external/SIGENSPA/Inicio.htm
Guerra C, Conte E, Del Rio AI, Motta J, Moreno Velásquez I, Quintana HK. Medication
Adherence in Hypertensive Individuals in Panama 2019: A National Cross-Sectional Study. Healthcare (Switzerland) [Internet]. 2022 Nov 1 [cited 2022 Nov 20];10(11):2244. Url: https://www.mdpi.com/2227-9032/10/11/2244/htm
Del Río AI, Velásquez IM, Fontes F, Montenegro Mendoza R, Quintana HK. Prevalence of hypertension and possible risk factors of hypertension unawareness among individuals aged 30–75 years from two Panamanian provinces: Results from population-based cross-sectional studies, 2010 and 2019. PlosOne. 2022;
Montenegro Mendoza R, Moreno Velasquez I, Fontes F, Quintana H. Prevalence of central obesity according to different definitions in normal weight adults of two cross-sectional studies in Panama. The Lancet Regional Health - Americas [Internet]. 2022;10:100215.
Quintana HK, Montenegro R, Hall CN, Lozano JT, Motta J, Roa R. Cumplimiento de las normas de atención panameñas para la prevención secundaria de enfermedades no transmisibles. Hallazgos de la Encuesta Nacional de Salud de Panamá 2019. Revista Médica de Panamá - ISSN 2412-642X [Internet]. 2023 Sep 10 [cited 2023 Oct 4];54– 62. Url: https://www.revistamedica.org/index.php/rmdp/article/view/2174
Quintana HK, Moreno Velásquez I, Montenegro Mendoza R, Niño Hall C, Motta J, Roa R. Diabetes mellitus, its prevalence, awareness, and control in Panama: Data from ENSPA 2019, a national cross-sectional study. Medicine (United States) [Internet]. 2023 Aug 11 [cited 2024 Mar 18];102(32):E34600.
Montenegro Mendoza R, Roa R, Fontes F, Moreno Velásquez I, Quintana H. Physical Inactivity and Sedentary Behaviour among Panamanian Adults: Results from the National Health Survey of Panama (ENSPA) 2019. Int J Environ Res Public Health [Internet]. 2023 Apr 1 [cited 2024 Apr 23];20(8):5554. Url: https://www.mdpi.com/1660-4601/20/8/5554/htm
2023 ESH Hypertension Guideline Update: Bringing Us Closer Together Across the Pond - American College of Cardiology [Internet]. [cited 2024 Apr 22]. Url: https://www.acc.org/Latest-in-Cardiology/Articles/2024/02/05/11/43/2023-ESH-Hypertension-Guideline-Update
Zhou B, Sheffer KE, Bennett JE, Gregg EW, Danaei G, Singleton RK, et al. Global variation in diabetes diagnosis and prevalence based on fasting glucose and hemoglobin A1c. Nature Medicine 2023 29:11 [Internet]. 2023 Nov 9 [cited 2024 Apr 22];29(11):2885–901. Url: https://www.nature.com/articles/s41591023-02610-2
Levey AS, Stevens LA, Schmid CH, Zhang Y (Lucy), Castro AF, Feldman HI, et al. A New Equation to Estimate Glomerular Filtration Rate. Ann Intern Med. 2009 May 5;150(9).
Mahemuti N, Zou J, Liu C, Xiao Z, Liang F, Yang X. Urinary Albumin-to-Creatinine Ratio in Normal Range, Cardiovascular Health, and All-Cause Mortality. JAMA Netw Open [Internet]. 2023 Dec 1 [cited 2024 Apr 22];6(12):e2348333–e2348333. Url: https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2813020
World Health Organization. Obesity : preventing and managing the global epidemic : report of a WHO consultation. World Health Organization; 2000. 253 p.
Asogwa OA, Boateng D, Marzà-Florensa A, Peters S, Levitt N, Van Olmen J, et al. Multimorbidity of non-communicable diseases in low-income and middle-income countries: A systematic review and meta-analysis. BMJ Open. 2022 Jan 21;12(1).
Abebe F, Schneider M, Asrat B, Ambaw F. Multimorbidity of chronic noncommunicable diseases in low- and middle-income countries: A scoping review. J Comorb [Internet]. 2020 Jan 1 [cited 2024 Mar 10];10:2235042X2096191. Url: https://us.sagepub.com/en-us/nam/open-access-at-sage
Skou ST, Mair FS, Fortin M, Guthrie B, Nunes BP, Miranda JJ, et al. Multimorbidity. Nat Rev Dis Primers [Internet]. 2022 Jul 7 [cited 2024 Apr 22];8(1):48.
Lenzi J, Avaldi VM, Rucci P, Pieri G, Fantini MP. Burden of multimorbidity in relation to age, gender and immigrant status: a cross-sectional study based on administrative data. BMJ Open [Internet]. 2016 Dec 1 [cited 2024 Apr 9];6(12):e012812. Url: https://bmjopen.bmj.com/content/6/12/e012812
Jindai K, Nielson CM, Vorderstrasse BA, Quiñones AR. Multimorbidity and Functional Limitations Among Adults 65 or Older, NHANES 2005–2012. Prev Chronic Dis. 2019;13(11):1–11.
Chowdhury SR, Chandra Das D, Sunna TC, Beyene J, Hossain A. Global and regional prevalence of multimorbidity in the adult population in community settings: a systematic review and meta-analysis. EClinicalMedicine. 2023 Mar 1;57:101860.
Marengoni A, Angleman S, Melis R, Mangialasche F, Karp A, Garmen A, et al. Aging with multimorbidity: a systematic review of the literature. Ageing Res Rev. 2011 Sep;10(4):430–9.
Abad-Díez JM, Calderón-Larrañaga A, Poncel-Falcó A, Poblador-Plou B, Calderón Meza JM, Sicras-Mainar A, et al. Age and gender differences in the prevalence and patterns of multimorbidity in the older population. BMC Geriatr [Internet]. 2014 Jun 17 [cited 2024 Apr 9];14(1):1–8. Url: https://bmcgeriatr.biomedcentral.com/articles/10.1186/1471-2318-14-75
Barnett K, Mercer SW, Norbury M, Watt G, Wyke S, Guthrie B. Epidemiology of multimorbidity and implications for health care, research, and medical education: A cross-sectional study. The Lancet [Internet]. 2012 Jul 7 [cited 2024 Apr 9];380(9836):37–43. Url: http://www.thelancet.com/article/S0140673612602402/fulltext
Mossadeghi B, Caixeta R, Ondarsuhu D, Luciani S, Hambleton IR, Hennis AJM. Multimorbidity and social determinants of health in the US prior to the COVID-19 pandemic and implications for health outcomes: a cross-sectional analysis based on NHANES 2017–2018. BMC Public Health [Internet]. 2023 Dec 1 [cited 2024 Apr 9];23(1):1–11. Url: https://bmcpublichealth.biomedcentral.com/articles/10.1186/s12889-023-157688
Song D, Liu D, Ning W, Chen Y, Yang J, Zhao C, et al. Incidence, prevalence and characteristics of multimorbidity in different age groups among urban hospitalized patients in China. Scientific Reports 2023 13:1 [Internet]. 2023 Nov 1 [cited 2024 Apr 9];13(1):1–13. Url: https://www.nature.com/articles/s41598-02346227-4
Garin N, Koyanagi A, Chatterji S, Tyrovolas S, Olaya B, Leonardi M, et al. Global Multimorbidity Patterns: A Cross-Sectional, Population-Based, Multi-Country Study. J Gerontol A Biol Sci Med Sci [Internet]. 2016 Feb 1 [cited 2024 Apr 9];71(2):205.
Afshar S, Roderick PJ, Kowal P, Dimitrov BD, Hill AG. Multimorbidity and the inequalities of global ageing: A cross-sectional study of 28 countries using the World Health Surveys. BMC Public Health [Internet]. 2015 Aug 13 [cited 2024 Apr 9];15(1):1–10. Url: https://bmcpublichealth.biomedcentral.com/articles/10.1186/s12889-015-2008-7
Sakib MN, Shooshtari S, St John P, Menec V. The prevalence of multimorbidity and associations with lifestyle factors among middle-aged Canadians: An analysis of Canadian Longitudinal Study on Aging data. BMC Public Health. 2019 Feb 28;19(1).
Barnes PJ, Fabbri M, Drazen J. Mechanisms of development of multimorbidity in the elderly. European Respiratory Journal [Internet]. 2015 Mar 1 [cited 2024 Apr 21];45(3):790–806. Url: https://erj.ersjournals.com/content/45/3/790
Jürisson M, Pisarev H, Uusküla A, Lang K, Oona M, Kalda R. Original research: Prevalence of chronic conditions and multimorbidity in Estonia: a population-based cross-sectional study. BMJ Open [Internet]. 2021 Oct 5 [cited 2024 Apr 2];11(10):49045.
Tan MMC, Prina AM, Muniz-Terrera G, Mohan D, Ismail R, Assefa E, et al. Original research: Prevalence of and factors associated with multimorbidity among 18 101 adults in the South East Asia Community Observatory Health and Demographic Surveillance System in Malaysia: a population-based, cross-sectional study of the MUTUAL consortium. BMJ Open [Internet]. 2022 Dec 23 [cited 2024 Apr 2];12(12).
Rizza A, Kaplan V, Senn O, Rosemann T, Bhend H, Tandjung R, et al. Age- and genderrelated prevalence of multimorbidity in primary care: the Swiss FIRE project. BMC Fam Pract [Internet]. 2012 Nov 24 [cited 2024 Apr 21];13(1):113.
Prazeres F, Santiago L. Prevalence of multimorbidity in the adult population attending primary care in Portugal: a cross-sectional study. BMJ Open [Internet]. 2015 Sep 1 [cited 2024 Apr 21];5(9):e009287.
Agur K, McLean G, Hunt K, Guthrie B, Mercer SW. How does sex influence multimorbidity? Secondary analysis of a large nationally representative dataset. Int J Environ Res Public Health. 2016 Mar 31;13(4).
Nkoka O, Munthali-Mkandawire S, Mwandira K, Nindi P, Dube A, Nyanjagha I, et al. Association between physical multimorbidity and common mental health disorders in rural and urban Malawian settings: Preliminary findings from Healthy Lives Malawi long-term conditions survey. Francis JM, editor. PLOS Global Public Health [Internet]. 2024 Apr 4 [cited 2024 Apr 8];4(4):e0002955.
Robertson L, Ayansina D, Johnston M, Marks A, Black C. Urban–rural and socioeconomic status: Impact on multimorbidity prevalence in hospitalized patients. J Comorb [Internet]. 2020 Jan 1 [cited 2024 Apr 8];10:2235042X1989347.
Zhang C, Xiao S, Shi L, Xue Y, Zheng X, Dong F, et al. Urban–Rural Differences in Patterns and Associated Factors of Multimorbidity Among Older Adults in China: A Cross-Sectional Study Based on Apriori Algorithm and Multinomial Logistic Regression. Front Public Health. 2021 Aug 30;9.
Knewjen Quintana H, Gutierrez F, Ibarra F, Ruiz A, Niño C, Moreno Velásquez I, et al. Description of the National Mortality Register of Panama. Vol. 50, Journal of Registry Management. 2023.
Smith SM, Wallace E, Clyne B, Boland F, Fortin M. Interventions for improving outcomes in patients with multimorbidity in primary care and community setting: a systematic review. Syst Rev [Internet]. 2021 Dec 1 [cited 2024 Apr 22];10(1):1–23. Url: https://systematicreviewsjournal.biomedcentral.com/articles/10.1186/s13643021-01817-z
enviar
suscripperonal
Información
Idioma





